Вам совершенно не обязательно разбираться в этом множестве состояний. Однако некоторые их них могут быть действительно опасны для ребенка. Поэтому при появлении любой сыпи следует вовремя обращаться к педиатру. Первичные морфологические элементы сыпи развиваются как следствие патологического процесса; они обычно появляются на неизмененной коже и слизистых оболочках. Виды: -Пятно (макула) представляет собой участок кожи с измененной окраской, но по консистенции и рельефу поверхности очаг поражения не отличается от окружающей нормальной кожи. Различают сосудистые, геморрагические и пигментные пятна.
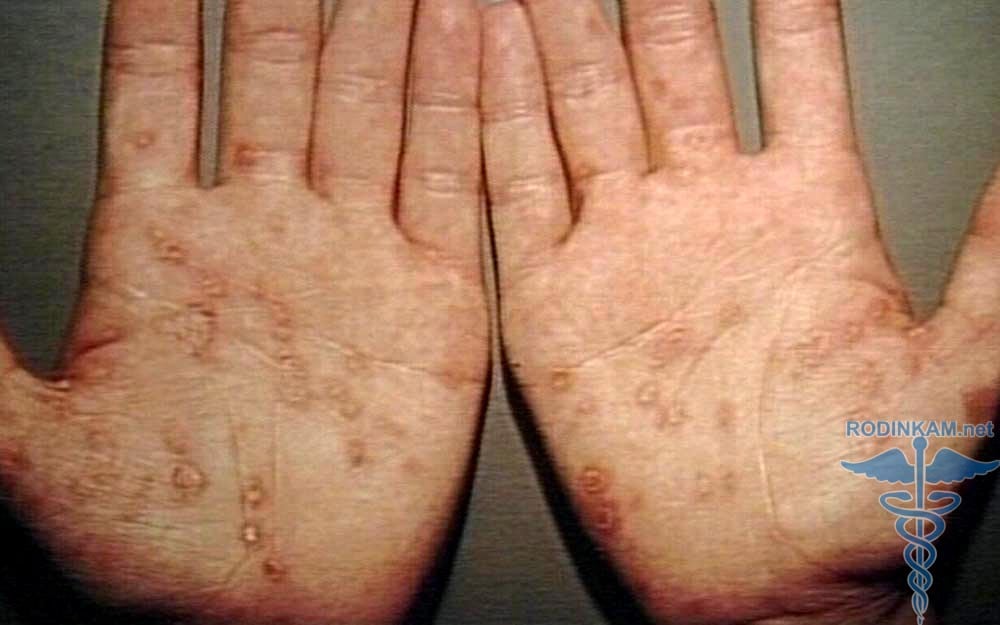
Виды диатеза: аллергический (экссудативно-катаральный диатез). Эта разновидность заболевания развивается чаще всего. Опасная форма диатеза, сопровождающаяся повышенной кровоточивостью. Назначают врачи и физиотерапевтические процедуры, выступающие в виде лечебных ванночек и примочек, которые делаются на основе. Следует рассмотреть и такую разновидность, как геморрагический диатез у детей, симптомы и лечение, профилактика, фото. Геморрагический диатез - это группа разнородных болезней, сопровождающихся повышенной кровоточивостью. В зависимости от причины и механизма развития повышенной кровоточивости выделяют три вида геморрагических диатезов. Геморрагический диатез имеет выраженную клиническую картину и может проявляется в виде мелких высыпаний на теле, так и обширных гематом. Важно: При данном заболевании всегда присутствует риск развития наружных или внутренних кровотечений. Причины диатеза у детей. Виды конституциональных аномалий. Симптомы и признаки разных видов диатеза. Как выглядит диатез у грудничков и новорожденных (фото). Геморрагический диатез на ногах. Геморрагический диатез: симптомы и лечение. Геморрагические диатез, у которого симптомы могут иметь разную интенсивность, отличается силой и видом кровотечения.
Сосудистые пятна (воспалительного генеза)небольших размеров (от 2 мм до 2. Сливаясь между собой, очаги эритемы могут распространяться на всю кожу. Геморрагические пятна развиваются вследствие проникновения эритроцитов через сосудистую стенку при ее повреждении (разрыве) или повышении проницаемости. Пигментные пятна образуются вследствие изменения содержания пигментов в коже (чаще меланина). При их разрешении кожа не изменяется.— Пузырек (везикула) — мелкое полостное образование, содержащее серозную или серозно- геморрагаческую жидкость; его величина от 1 до 5 мм в диаметре.

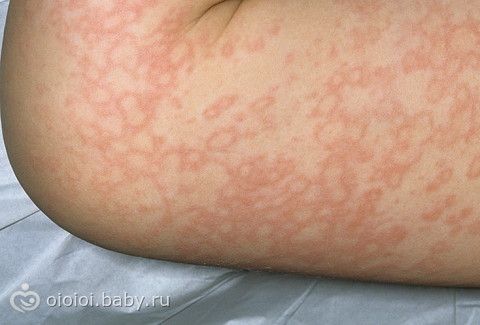
Геморрагический диатез у детей и взрослых (фото) — что это такое? Последние могут быть представлены в виде: аномалий мегакариоцитов; дефицита или дефекта плазменных факторов, которые относятся к свертыванию. Микроциркулярный геморрагический диатез (капиллярный вид). При данном виде диатеза у пациента наблюдается сыпь на коже в области бедер, голеностопа, в отдельных случаях сыпь может быть на плечевом поясе. Нейротрофические расстройства. Симптомы геморрагического диатеза. К наиболее распространенным симптомам относят желудочно-кишечные кровотечения, которые обнаруживаются в виде кровавой дефекации и рвоты.
Пузырьки располагаются обычно на отечном гиперемированном основании (например, при герпесе, экземе), но могут возникнуть и на внешне не измененной коже (например, при потнице). После вскрытия пузырьков на коже отмечаются мелкие поверхностные эрозии, выделяющие серозный экссудат (мокнутие); в дальнейшем эрозии эпителизируются.— Пузырь (булла) — крупное полостное образование, развивающееся в результате экзогенных или эндогенных нарушений. Пузыри могут располагаться на неизмененной коже (например, при пузырчатке) или на воспалительном основании. Покрышка пузырей может быть напряженной или дряблой.— Пустула (гнойник) — полостное образование с гнойным содержимым, величиной от нескольких миллиметров до нескольких сантиметров, шаровидной, конусообразной или плоской формы. В зависимости от глубины залегания в коже выделяют поверхностные пустулы, располагающиеся в эпидермисе, и глубокие, локализующиеся в дерме.

Глубокие пустулы завершаются формированием рубца.— Папула (узелок) — бесполостное поверхностно расположенное образование плотной или мягкой консистенции, разрешается без рубца. В зависимости от величины выделяют милиарные (диаметром 1—2 мм), лентикулярные (до 5 мм), нуммулярные (1. Вследствие их слияния могут возникать более крупные папулы — бляшки. Бугорки могут возвышаться над поверхностью кожи или глубоко залегать в ней.
Величина их колеблется от 3—5 мм до 2. Цвет бугорков — от розовато- красного до желто- красного, медно- красного, синюшного. При надавливании на поверхность бугорка цвет может меняться.— Узел — ограниченное плотное образование диаметром 1—5 см и более, округлой или овальной формы; расположен в глубоких слоях дермы и подкожной клетчатки. Они преимущественно воспалительного характера. Могут выступать над поверхностью кожи, а могут определяются лишь при пальпации (на ощупь).
Вторичные морфологические элементы сыпи развиваются после первичных. Виды: — Дисхромии кожи — нарушения пигментации на месте разрешившихся первичных морфологических элементов. Различают гиперпигментацию, обусловленную увеличением содержания пигмента меланина в клетках базального слоя эпидермиса и отложением гемосидерина (например, на месте укуса платяных вшей), и гипопигментацию, или депигментацию, связанную с уменьшением отложения меланина.— Чешуйки — разрыхленные отторгающиеся клетки рогового слоя, скапливающиеся обычно на поверхности первичных морфологических элементов. Чешуйки могут быть отрубевидными, мелко- пластинчатыми (например, при кори) и крупнопластинчатыми (например, при скарлатине, токсикодермии). Различают серозные корки, состоящие из фибрина, клеток эпидермиса, лейкоцитов; гнойные корки, содержащие множество лейкоцитов; кровянистые корки с большим количеством гемолизированных эритроцитов.
Корки могут быть тонкими и толстыми, слоистыми, разнообразной формы.— Трещина — линейные разрывы кожи, возникающие вследствие потери ее эластичности и инфильтрации. Различают поверхностные трещины (в пределах эпидермиса, заживают без следа) и глубокие (в эпидермисе и дерме, после их заживления формируется рубец). Чаще они образуются в местах естественных складок и вокруг естественных отверстий (в углах рта, вокруг заднего прохода).- Экскориация — нарушение целости кожи в результате механического повреждения (часто при расчесах); имеют полосовидную форму.- Эрозия — дефект эпидермиса вследствие вскрытия первичного полостного элемента (пузырька, пузыря, пустулы). Дно эрозии составляют эпидермис и сосочки дермы.
По форме и величине эрозия соответствует первичному морфологическому элементу. Возникает вследствие распада первичных элементов, вследствие некроза тканей. Для установления диагноза имеют значение форма, края, дно, плотность язвы. После заживления язвы образуется рубец, характер которого позволяет судить о перенесенном заболевании.— Рубец — грубоволокнистое соединительнотканное разрастание, замещающее глубокий дефект кожи. Поверхность рубца гладкая, лишена бороздок, пор, волос. Различают рубцы плоские, гипертрофические (келлоидные), атрофические (расположенные ниже поверхности окружающей кожи).
Мономорфная сыпь состоит только из одного первичного морфологического элемента (например, пузырей при вульгарной пузырчатке; розеол при краснухе; петехий при геморрагическом васкулите; пузырьков при ветряной оспе; волдырей при крапивнице), полиморфная — из нескольких первичных или вторичных элементов сыпи. Сыпь может быть ограниченной, распространенной, универсальной.
Высыпания, формирующие очаги поражения, могут быть расположены симметрично и асимметрично, по ходу нервно- сосудистых пучков. Они могут иметь тенденцию к слиянию или оставаться изолированными (при ветряной оспе), группироваться, образуя геометрические фигуры (круг или овал при кольцевидной эритеме). Сыпь может иметь характерную локализацию на разгибательной поверхности предплечий и плеч, на волосистой части головы и за ушными раковинами, и др. На это надо обращать внимание. Причины появления сыпи у детей можно разделить на четыре основные группы: 1 — инфекционные и паразитарные заболевания; 2 — аллергические реакции; 3 — болезни крови и сосудов; 4 — отсутствие правильной гигиены.
Если причиной сыпи является ИНФЕКЦИЯ, вы заметите у своего ребенка и другие ее проявления, такие как повышение температуры тела, озноб, кашель, насморк, боль в горле, боль в животе, тошнота, рвота, потеря аппетита и др. При этом сыпь может быть как первым симптомом текущей инфекции, так и появиться на 2- 3 день. Среди инфекционных заболеваний сыпью, как правило, сопровождаются такие распространенные детские болезни как ветряная оспа, корь, краснуха, скарлатина, розеола и др. Наиболее опасной является менингококковая инфекция. Корь. Возбудитель: РНК- содержащий вирус из семейства Paramyxoviridae рода Morbilivirus. Инкубационный период: от 9 до 1. Больной заразен до 5 дня от появления сыпи.
В первые три дня болезни у ребенка наблюдается температура, насморк, кашель, коньюнктивит. На 2- 3 день болезни появляется сыпь (в первый день на лице, второй на туловище, третий на конечностях), повторный подъем температуры. После сыпи остается пигментация, шелушение. Для клинической диагностики кори учитываются следующие характерные симптомы: -острое начало заболевания с высокой температурой, конъюнктивитом, склеритом, блефаритом, слезотечением (светобоязнь, вплоть до блефароспазма), кашлем, насморком; -появление на 2- й день болезни на слизистой оболочке в области щек напротив малых коренных зубов пятен Бельского- Филатова- Коплика (белые образования диаметром 1 мм, окруженные зоной гиперемии); эти пятна сохраняются до 2- го дня высыпания, и после их исчезновения остается разрыхленность слизистой оболочки; -этапное появление сыпи на 3- 5- й день катарального периода на коже лица (1- й день), туловища (2- й день) и конечностей (3- й день); таким образом, сыпь при кори распространяется сверху вниз, своеобразна эволюция элементов сыпи: вначале появляются небольшие папулы и пятна (диаметром 3- 5 мм), они очень быстро увеличиваются в размере до 1. Пятнистая экзантема может появиться как вариант нормального вакцинального периода у детей, привитых живой противокоревой вакциной.
В течение вакцинального периода, на 6- 1. Возможно появление пятнистой необильной сыпи, элементы которой не сливаются. Этапность высыпаний отсутствует, нет пятен Филатова- Коплика. Диагностика прививочной реакции подтверждается анамнестическими данными, полученными у родителей.
Ветряная оспа (в народе – ветрянка)Возбудитель: вирус герпес- зостер,Инкубационный период: 1. Больной заразен до 1. Сыпь не имеет определенной локализации, часто элементы сыпи можно обнаружить на волосистой части головы, слизистой оболочке рта, глаз, половых органов.
Характер высыпаний меняется по ходу болезни: слегка выступающие над кожей красные пятна за несколько часов превращаются в пузырьки с прозрачным, затем мутнеющим содержимым. Размер ветряночных пузырьков не более 4- 5мм. В дальнейшем они подсыхают и на их месте образуются буроватые корочки. Каждый элемент в течение 3 – 6 дней претерпевает эволюцию: пятно- везикула- корочка. Сыпь при ветрянке всегда сопровождается зудом. Очень важная особенность этого вида сыпи – подсыпания (появление новых элементов), чему нередко сопутствует очередной всплеск температуры. Типичными элементами сыпи при ветряной оспе являются везикулы размером от 1 до 5 мм, имеют пупковидное втяжение в центре везикулы.
Краснуха. Возбудитель: вирус из группы тогавирусов (семейство Togaviridae, род Rubivirus). Инкубационный период: 1. Больной заразен до 5 дня болезни. Характерны признаки интоксикации, лихорадка (до 5 дней), увеличение затылочных лимфатических узлов.
Очень частым проявлением краснухи является воспаление верхних дыхательных путей в виде ринита, фарингита. Больные жалуются на умеренно выраженный сухой кашель, неприятные ощущения в горле (саднение, першение, сухость).
 RSS Feed
RSS Feed
